Osteochondroza to choroba, która może dotknąć każdą osobę, niezależnie od płci i wieku. Objawia się patologicznymi zmianami w trzonie kręgowym, krążkach międzykręgowych i strukturach pokrewnych (korzeniach nerwowych, splotach naczyniowych i otaczających tkankach).
Lekarze identyfikują szereg przyczyn prowadzących do rozwoju osteochondrozy:
- długotrwały pobyt w niewygodnej pozycji;
- brak aktywności fizycznej;
- naruszenie postawy;
- nadwaga;
- uraz kręgosłupa;
- nadmierna aktywność fizyczna;
- płaskostopie.
Osteochondroza dotyczy wszystkich części kręgosłupa, ale najbardziej wrażliwy jest odcinek szyjny. Wynika to z faktu, że kręgosłup szyjny przyjmuje przez cały dzień główne obciążenie fizyczne i funkcjonalne, co prowadzi do jego przeciążenia. Ponadto duża liczba zakończeń nerwowych koncentruje się w odcinku szyjnym kręgosłupa, co w każdej niekorzystnej sytuacji daje o sobie znać. Wrażliwość tego kręgosłupa sprawia, że jest on łatwym celem dla każdego rodzaju kontuzji lub stresu.
Doznania nerwowe i stres fizyczny powodują silny skurcz mięśni, prowadzący do ucisku wiązki nerwowo-naczyniowej, co powoduje naruszenie dopływu krwi do krążków międzykręgowych i mózgu.
Osteochondroza objawów kręgosłupa szyjnego
Osteochondroza kręgosłupa szyjnego objawia się wieloma różnymi objawami klinicznymi. Pacjent doświadcza napadowych pulsujących bólów głowy, które częściej są zlokalizowane w okolicy potylicznej. Zniekształcony bólem i sztywnością karku i ramion, pojawia się osłabienie ramion i uczucie drętwienia w opuszkach palców. Często pacjent odczuwa ogólne złe samopoczucie, szybkie męczenie się, nawet bez intensywnego wysiłku fizycznego.
W przewlekłym przebiegu choroby obserwuje się wzrost ciśnienia krwi, hałas w uszach, migotanie much przed oczami, zaburzenia snu. W przypadku braku pełnoprawnej opieki medycznej choroba postępuje, co dodatkowo pogarsza sytuację. Występuje niedokrwienie tkanek miękkich, degradacja korzeni nerwowych, krążki międzykręgowe zaczynają zapadać się wraz z tworzeniem przepuklin międzykręgowych.
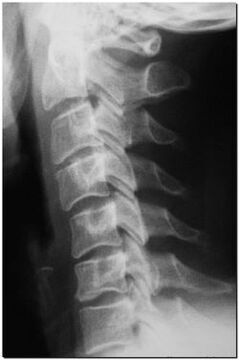
Diagnostyka osteochondrozy kręgosłupa szyjnego
W typowych przypadkach, w obecności powyższych objawów, rozpoznanie osteochondrozy odcinka szyjnego kręgosłupa nie sprawia lekarzom trudności. Ale ten wniosek wymaga dodatkowego badania neurologicznego, ortopedycznego i rentgenowskiego. W toku badań zbiera się wywiad choroby, ocenia postawę i zakres ruchu w kręgosłupie, stwierdza się napięcie mięśni pleców i miejsca bolesności, ograniczenie ruchomości w kręgach.
Leczenie osteochondrozy kręgosłupa szyjnego
Leczenie osteochondrozy szyjki macicy wymaga obowiązkowej wizyty u lekarza. Terapia zazwyczaj obejmuje:
- Leczenie farmakologiczne - zmniejsza stan zapalny;
- Terapia manualna - uwalnia pacjenta od bólu szyi i łagodzi napięcie mięśniowe;
- Masaż leczniczy - poprawia ukrwienie i metabolizm w tkankach;
- Terapia ruchowa (ćwiczenia fizjoterapeutyczne) - wzmacnia mięśnie szyi, zwiększa ich napięcie;
- Zabiegi fizjoterapeutyczne (elektroforeza, magnetoterapia itp. ) - poprawiają odżywienie mięśni;
- Wdrożenie zaleceń dotyczących przestrzegania reżimu pracy i wypoczynku.
Wszystkie powyższe metody są dość skuteczne, ale trwały efekt terapeutyczny można osiągnąć tylko wtedy, gdy są połączone. Dlatego lekarz opracowuje program rehabilitacji, uwzględniając indywidualne cechy przebiegu choroby u każdego konkretnego pacjenta. W zaawansowanych przypadkach, gdy zespół bólowy nie ustępuje długo, a wymienione metody nie przynoszą ulgi, możliwa jest operacja.
Rozpoznanie „osteochondroza kręgosłupa szyjnego" nie jest zdaniem, ale powodem do sprawdzenia stanu naszego kręgosłupa. Dlatego należy pamiętać, że osteochondroza to choroba, której łatwiej jest zapobiegać niż leczyć.
















































